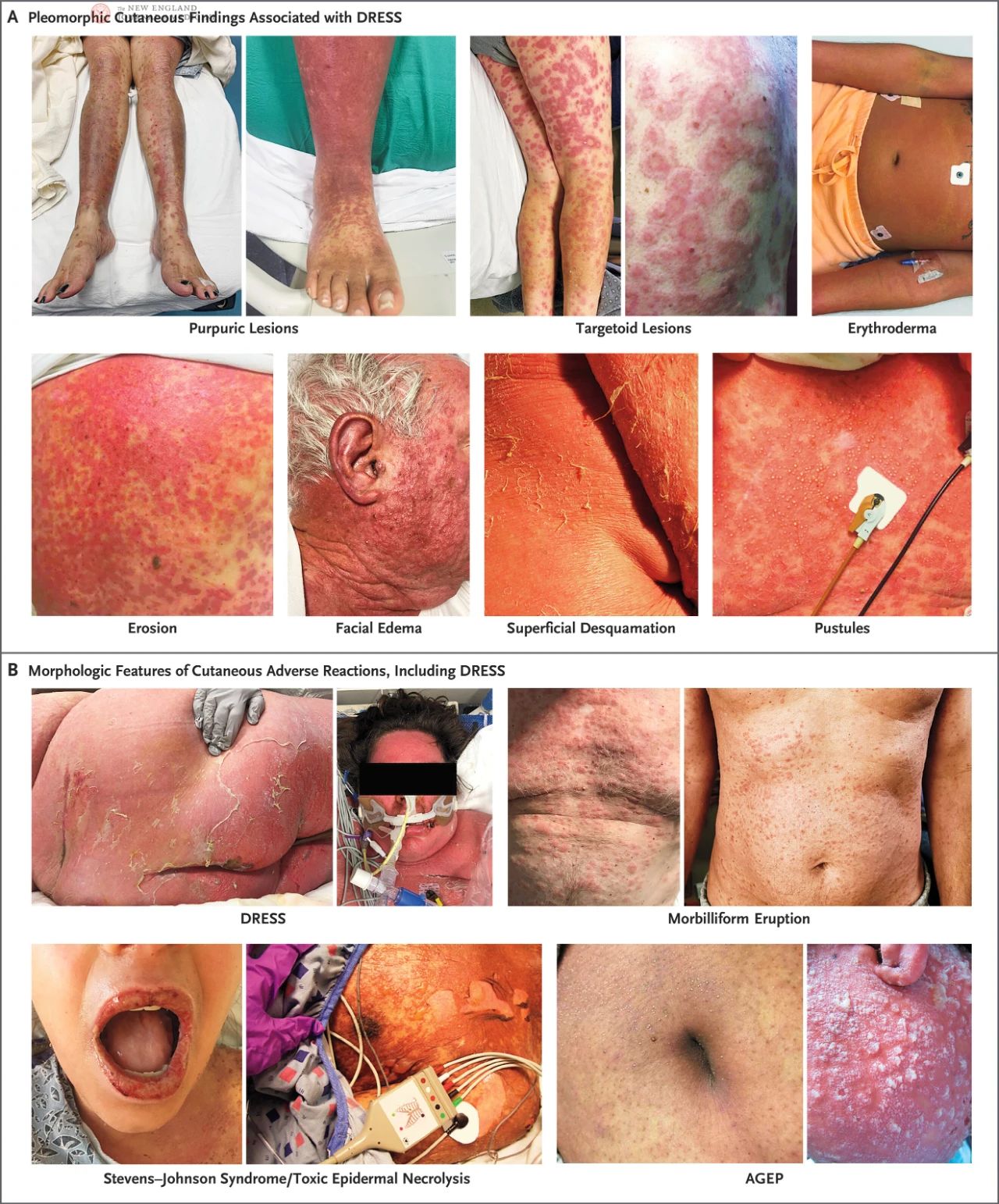
La risposta al farmaco con eosinofilia e sintomi sistemici (DRESS), nota anche come sindrome da ipersensibilità indotta da farmaci, è una grave reazione avversa cutanea mediata dalle cellule T, caratterizzata da eruzione cutanea, febbre, coinvolgimento degli organi interni e sintomi sistemici dopo l'uso prolungato di determinati farmaci.
La DRESS si verifica in circa 1 paziente su 1.000-1 su 10.000 in terapia farmacologica, a seconda del tipo di farmaco induttore. La maggior parte dei casi di DRESS è stata causata da cinque farmaci, in ordine decrescente di incidenza: allopurinolo, vancomicina, lamotrigina, carbamazepina e trimetopridina-sulfametossazolo. Sebbene la DRESS sia relativamente rara, rappresenta fino al 23% delle reazioni cutanee ai farmaci nei pazienti ospedalizzati. I sintomi prodromici della DRESS (risposta al farmaco con eosinofilia e sintomi sistemici) includono febbre, malessere generale, mal di gola, difficoltà a deglutire, prurito, bruciore cutaneo o una combinazione di questi. Dopo questa fase, i pazienti sviluppano spesso un'eruzione cutanea simile al morbillo che inizia sul busto e sul viso e si diffonde gradualmente, fino a coprire oltre il 50% della pelle del corpo. L'edema facciale è una delle caratteristiche della DRESS e può aggravare o causare una nuova piega obliqua del lobo dell'orecchio, il che aiuta a distinguere la DRESS da un'eruzione cutanea da farmaci non complicata simile al morbillo.
I pazienti con DRESS possono presentare una varietà di lesioni, tra cui orticaria, eczema, alterazioni lichenoidi, dermatite esfoliativa, eritema, lesioni a bersaglio, porpora, vesciche, pustole o una combinazione di queste. Lesioni cutanee multiple possono essere presenti contemporaneamente nello stesso paziente o modificarsi con il progredire della malattia. Nei pazienti con pelle più scura, l'eritema precoce potrebbe non essere evidente, quindi è necessario esaminarlo attentamente in buone condizioni di illuminazione. Le pustole sono comuni su viso, collo e torace.
In uno studio prospettico e convalidato del Registro Europeo delle Reazioni Avverse Cutanee Gravi (RegiSCAR), il 56% dei pazienti con DRESS ha sviluppato lieve infiammazione ed erosione della mucosa, con il 15% dei pazienti che presentava infiammazione della mucosa che coinvolgeva più siti, più comunemente l'orofaringe. Nello studio RegiSCAR, la maggior parte dei pazienti con DRESS presentava un ingrossamento linfonodale sistemico e, in alcuni pazienti, l'ingrossamento linfonodale precede persino i sintomi cutanei. L'eruzione cutanea dura solitamente più di due settimane e ha un periodo di recupero più lungo, quando la desquamazione superficiale è la caratteristica principale. Inoltre, sebbene estremamente raro, esiste un piccolo numero di pazienti con DRESS che potrebbe non essere accompagnato da eruzione cutanea o eosinofilia.
Le lesioni sistemiche della DRESS solitamente coinvolgono il sangue, il fegato, i reni, i polmoni e il cuore, ma possono essere coinvolti quasi tutti gli apparati (inclusi i sistemi endocrino, gastrointestinale, neurologico, oculare e reumatico). Nello studio RegiSCAR, il 36% dei pazienti presentava almeno un organo extracutaneo coinvolto e il 56% due o più organi coinvolti. La linfocitosi atipica è l'anomalia ematologica più comune e precoce, mentre l'eosinofilia si verifica solitamente nelle fasi successive della malattia e può persistere.
Dopo la pelle, il fegato è l'organo solido più comunemente colpito. Livelli elevati degli enzimi epatici possono verificarsi prima della comparsa dell'eruzione cutanea, solitamente in misura lieve, ma occasionalmente possono raggiungere fino a 10 volte il limite superiore della norma. Il tipo più comune di danno epatico è la colestasi, seguita da colestasi mista e danno epatocellulare. In rari casi, l'insufficienza epatica acuta può essere abbastanza grave da richiedere un trapianto di fegato. Nei casi di DRESS con disfunzione epatica, la classe di farmaci patogeni più comune è quella degli antibiotici. Una revisione sistematica ha analizzato 71 pazienti (67 adulti e 4 bambini) con sequele renali correlate a DRES. Sebbene la maggior parte dei pazienti presenti un danno epatico concomitante, 1 paziente su 5 presenta solo un coinvolgimento renale isolato. Gli antibiotici sono stati i farmaci più comunemente associati al danno renale nei pazienti con DRESS, con la vancomicina che ha causato il 13% dei danni renali, seguita dall'allopurinolo e dagli anticonvulsivanti. Il danno renale acuto era caratterizzato da un aumento della creatinina sierica o da una riduzione della velocità di filtrazione glomerulare, e alcuni casi erano accompagnati da proteinuria, oliguria, ematuria o tutte e tre. Inoltre, poteva essere presente solo ematuria o proteinuria isolate, o addirittura assenza di urina. Il 30% dei pazienti affetti (21/71) ha ricevuto terapia sostitutiva renale e, sebbene molti pazienti abbiano recuperato la funzionalità renale, non era chiaro se vi fossero sequele a lungo termine. Il coinvolgimento polmonare, caratterizzato da dispnea, tosse secca o entrambe, è stato riportato nel 32% dei pazienti con DRESS. Le anomalie polmonari più comuni all'esame di imaging includevano infiltrazione interstiziale, sindrome da distress respiratorio acuto e versamento pleurico. Le complicanze includono polmonite interstiziale acuta, polmonite interstiziale linfocitaria e pleurite. Poiché la DRESS polmonare viene spesso diagnosticata erroneamente come polmonite, la diagnosi richiede un elevato grado di vigilanza. Quasi tutti i casi con coinvolgimento polmonare sono accompagnati da disfunzione di altri organi solidi. In un'altra revisione sistematica, fino al 21% dei pazienti con DRESS presentava miocardite. La miocardite può manifestarsi per mesi dopo la scomparsa degli altri sintomi della DRESS, o addirittura persistere. Le tipologie variano dalla miocardite eosinofila acuta (remissione con trattamento immunosoppressivo a breve termine) alla miocardite eosinofila necrotizzante acuta (mortalità superiore al 50% e sopravvivenza mediana di soli 3-4 giorni). I pazienti con miocardite presentano spesso dispnea, dolore toracico, tachicardia e ipotensione, accompagnati da elevati livelli di enzimi miocardici, alterazioni elettrocardiografiche e anomalie ecocardiografiche (come versamento pericardico, disfunzione sistolica, ipertrofia del setto ventricolare e insufficienza biventricolare). La risonanza magnetica cardiaca può rivelare lesioni endometriali, ma una diagnosi definitiva richiede solitamente una biopsia endometriale. Il coinvolgimento polmonare e miocardico è meno comune nella DRESS e la minociclina è uno degli agenti induttori più comuni.
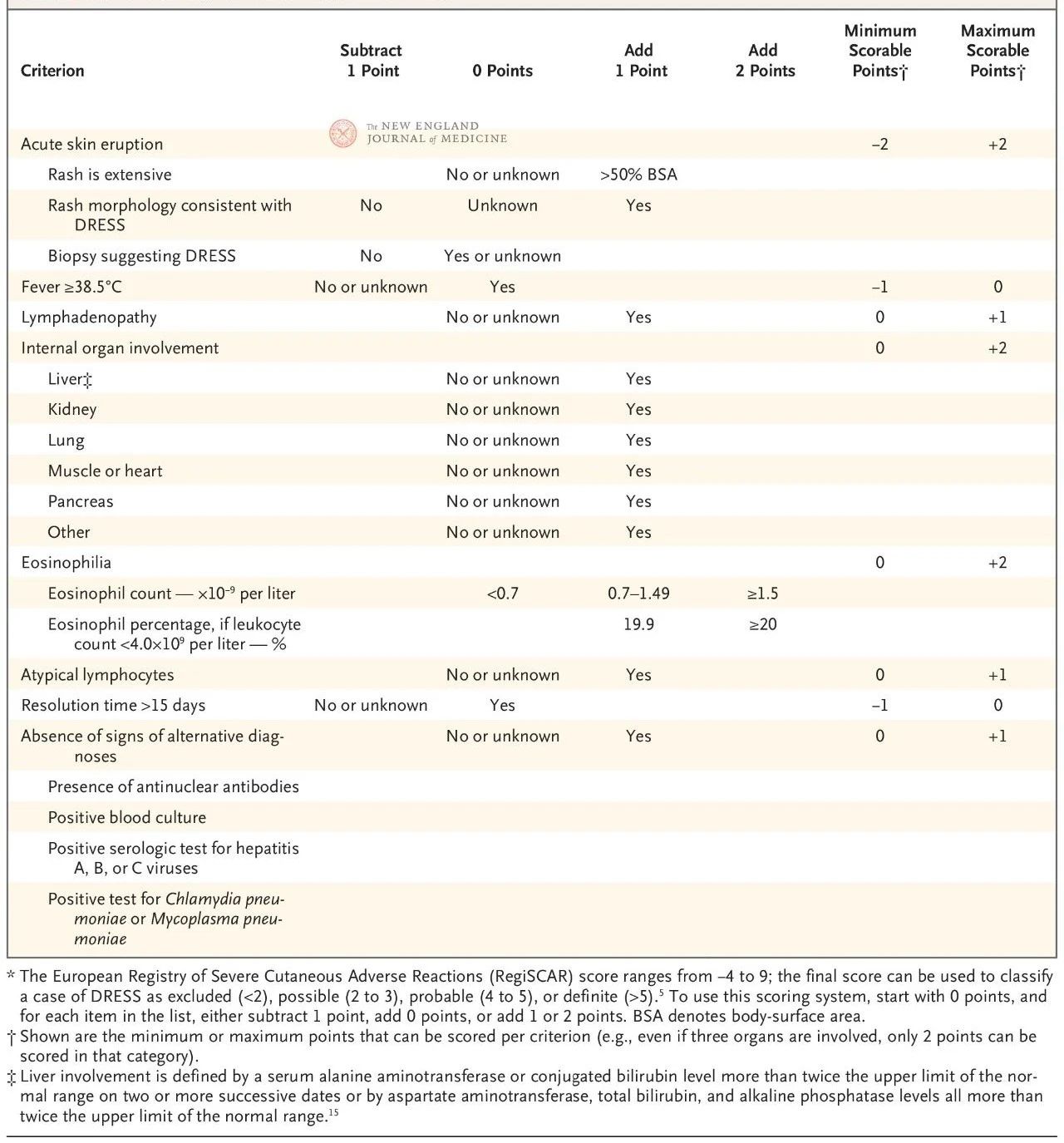
Il sistema di punteggio europeo RegiSCAR è stato validato ed è ampiamente utilizzato per la diagnosi di DRESS (Tabella 2). Il sistema di punteggio si basa su sette caratteristiche: temperatura corporea centrale superiore a 38,5 °C; linfonodi ingrossati in almeno due sedi; eosinofilia; linfocitosi atipica; rash (che copre più del 50% della superficie corporea, manifestazioni morfologiche caratteristiche o reperti istologici compatibili con ipersensibilità al farmaco); coinvolgimento di organi extracutanei; e remissione prolungata (più di 15 giorni).
Il punteggio varia da -4 a 9 e la certezza diagnostica può essere suddivisa in quattro livelli: un punteggio inferiore a 2 indica assenza di malattia, da 2 a 3 indica probabile malattia, da 4 a 5 indica molto probabile malattia e superiore a 5 indica una diagnosi di DRESS. Il punteggio RegiSCAR è particolarmente utile per la convalida retrospettiva di possibili casi, poiché i pazienti potrebbero non aver soddisfatto pienamente tutti i criteri diagnostici nelle fasi iniziali della malattia o non aver ricevuto una valutazione completa associata al punteggio.
La DRESS deve essere distinta da altre gravi reazioni avverse cutanee, tra cui la sindrome di Stevens-Johnson (SJS) e disturbi correlati, la necrolisi epidermica tossica (TEN) e l'impetigine esfoliante acuta generalizzata (AGEP) (Figura 1B). Il periodo di incubazione della DRESS è solitamente più lungo rispetto ad altre gravi reazioni avverse cutanee. La SJS e la TEN si sviluppano rapidamente e di solito si risolvono spontaneamente entro 3-4 settimane, mentre i sintomi della DRESS tendono a essere più persistenti. Sebbene il coinvolgimento della mucosa nei pazienti con DRESS possa dover essere distinto dalla SJS o dalla TEN, le lesioni della mucosa orale nella DRESS sono solitamente lievi e meno sanguinanti. L'edema cutaneo marcato caratteristico della DRESS può portare a vesciche secondarie catatoniche ed erosione, mentre la SJS e la TEN sono caratterizzate da un'esfoliazione epidermica a tutto strato con tensione laterale, che spesso mostra il segno di Nikolsky positivo. Al contrario, l'AGEP di solito compare da ore a giorni dopo l'esposizione al farmaco e si risolve rapidamente entro 1-2 settimane. L'eruzione cutanea dell'AGEP è curva e composta da pustole generalizzate che non sono limitate ai follicoli piliferi, il che è in qualche modo diverso dalle caratteristiche della DRESS.
Uno studio prospettico ha mostrato che il 6,8% dei pazienti con DRESS presentava caratteristiche sia di SJS, TEN o AGEP, di cui il 2,5% era considerato affetto da gravi reazioni avverse cutanee sovrapposte. L'utilizzo dei criteri di validazione RegiSCAR aiuta a identificare accuratamente queste condizioni.
Inoltre, le comuni eruzioni cutanee da farmaci simili a quelle del morbillo compaiono solitamente entro 1 o 2 settimane dall'esposizione al farmaco (la riesposizione è più rapida), ma a differenza della DRESS, queste eruzioni cutanee non sono solitamente accompagnate da transaminasi elevate, eosinofilia aumentata o tempi di recupero prolungati dai sintomi. La DRESS deve anche essere distinta da altre patologie, tra cui la linfoistiocitosi emofagocitica, il linfoma immunoblastico vascolare a cellule T e la malattia acuta del trapianto contro l'ospite.
Non sono stati sviluppati un consenso di esperti o linee guida sul trattamento della DRESS; le raccomandazioni terapeutiche esistenti si basano su dati osservazionali e opinioni di esperti. Mancano anche studi comparativi per orientare il trattamento, quindi gli approcci terapeutici non sono uniformi.
Trattamento farmacologico chiaro che causa la malattia
Il primo e più critico passaggio nella DRESS è identificare e interrompere la somministrazione del farmaco con maggiore probabilità di essere causa di malattia. Sviluppare schede farmacologiche dettagliate per i pazienti può essere d'aiuto in questo processo. Grazie alla gestione delle schede farmacologiche, i medici possono documentare sistematicamente tutti i possibili farmaci patogeni e analizzare la relazione temporale tra esposizione al farmaco e rash cutaneo, eosinofilia e coinvolgimento d'organo. Utilizzando queste informazioni, i medici possono individuare il farmaco con maggiore probabilità di scatenare la DRESS e interromperne l'uso in tempo. Inoltre, i medici possono anche fare riferimento ad algoritmi utilizzati per determinare la causalità di altre gravi reazioni avverse cutanee.
Farmaci – glucocorticoidi
I glucocorticoidi sistemici sono il principale mezzo per indurre la remissione della DRESS e trattare le recidive. Sebbene la dose iniziale convenzionale sia compresa tra 0,5 e 1 mg/die/kg al giorno (misurata in equivalente di prednisone), mancano studi clinici che valutino l'efficacia dei corticosteroidi per la DRESS, così come studi su diversi dosaggi e regimi di trattamento. La dose di glucocorticoidi non deve essere ridotta arbitrariamente fino a quando non si osservino chiari miglioramenti clinici, come la riduzione dell'eruzione cutanea, della penia eosinofila e il ripristino della funzionalità d'organo. Per ridurre il rischio di recidiva, si raccomanda di ridurre gradualmente la dose di glucocorticoidi nell'arco di 6-12 settimane. Se la dose standard non è efficace, può essere presa in considerazione una terapia d'urto con glucocorticoidi, 250 mg al giorno (o equivalente) per 3 giorni, seguita da una riduzione graduale.
Per i pazienti con DRESS lieve, i corticosteroidi topici altamente efficaci possono rappresentare un'opzione terapeutica efficace. Ad esempio, Uhara et al. hanno riportato che 10 pazienti con DRESS si sono ripresi con successo senza glucocorticoidi sistemici. Tuttavia, poiché non è chiaro quali pazienti possano evitare in sicurezza il trattamento sistemico, l'uso diffuso di terapie topiche non è raccomandato come alternativa.
Evitare la terapia con glucocorticoidi e la terapia mirata
Per i pazienti con DRESS, in particolare quelli ad alto rischio di complicanze (come infezioni) dovute all'uso di alte dosi di corticosteroidi, possono essere prese in considerazione terapie di astensione dai corticosteroidi. Sebbene siano stati segnalati casi in cui l'immunoglobulina per via endovenosa (IVIG) possa essere efficace in alcuni casi, uno studio aperto ha dimostrato che la terapia presenta un elevato rischio di effetti avversi, in particolare tromboembolia, portando molti pazienti a passare alla terapia sistemica con glucocorticoidi. La potenziale efficacia delle IVIG può essere correlata al loro effetto di clearance anticorpale, che contribuisce a inibire l'infezione virale o la riattivazione del virus. Tuttavia, a causa delle elevate dosi di IVIG, potrebbe non essere adatta a pazienti con insufficienza cardiaca congestizia, insufficienza renale o insufficienza epatica.
Altre opzioni terapeutiche includono micofenolato, ciclosporina e ciclofosfamide. Inibendo l'attivazione delle cellule T, la ciclosporina blocca la trascrizione genica di citochine come l'interleuchina-5, riducendo così il reclutamento degli eosinofili e l'attivazione delle cellule T farmaco-specifiche. Uno studio condotto su cinque pazienti trattati con ciclosporina e 21 pazienti trattati con glucocorticoidi sistemici ha dimostrato che l'uso di ciclosporina era associato a minori tassi di progressione della malattia, migliori parametri clinici e di laboratorio e degenze ospedaliere più brevi. Tuttavia, la ciclosporina non è attualmente considerata un trattamento di prima linea per la DRESS. Azatioprina e micofenolato sono utilizzati principalmente per la terapia di mantenimento piuttosto che per la terapia di induzione.
Per trattare la DRESS sono stati utilizzati anticorpi monoclonali. Tra questi, Mepolizumab, Ralizumab e benazumab, che bloccano l'interleuchina-5 e il suo asse recettoriale, inibitori delle Janus chinasi (come il tofacitinib) e anticorpi monoclonali anti-CD20 (come il rituximab). Tra queste terapie, i farmaci anti-interleuchina-5 sono considerati la terapia di induzione più accessibile, efficace e sicura. Il meccanismo di efficacia può essere correlato all'aumento precoce dei livelli di interleuchina-5 nella DRESS, solitamente indotto da cellule T farmaco-specifiche. L'interleuchina-5 è il principale regolatore degli eosinofili ed è responsabile della loro crescita, differenziazione, reclutamento, attivazione e sopravvivenza. I farmaci anti-interleuchina-5 sono comunemente usati per trattare pazienti che presentano ancora eosinofilia o disfunzione d'organo dopo l'uso di glucocorticoidi sistemici.
Durata del trattamento
Il trattamento della DRESS deve essere altamente personalizzato e adattato dinamicamente in base alla progressione della malattia e alla risposta al trattamento. I pazienti con DRESS necessitano in genere di ricovero ospedaliero e circa un quarto di questi casi richiede un trattamento di terapia intensiva. Durante il ricovero, i sintomi del paziente vengono valutati quotidianamente, viene eseguito un esame obiettivo completo e gli indicatori di laboratorio vengono monitorati regolarmente per valutare il coinvolgimento degli organi e le variazioni degli eosinofili.
Dopo la dimissione, è comunque necessaria una valutazione di follow-up settimanale per monitorare l'evoluzione della condizione e adattare tempestivamente il piano terapeutico. Le ricadute possono verificarsi spontaneamente durante la riduzione della dose di glucocorticoidi o dopo la remissione e possono presentarsi come un singolo sintomo o come una lesione d'organo locale, pertanto i pazienti devono essere monitorati a lungo termine e in modo completo.
Data di pubblicazione: 14-12-2024