La cachessia è una malattia sistemica caratterizzata da perdita di peso, atrofia del tessuto muscolare e adiposo e infiammazione sistemica. La cachessia è una delle principali complicanze e cause di morte nei pazienti oncologici. Si stima che l'incidenza della cachessia nei pazienti oncologici possa raggiungere il 25-70% e circa 9 milioni di persone in tutto il mondo soffrono di cachessia ogni anno, l'80% delle quali si prevede muoia entro un anno dalla diagnosi. Inoltre, la cachessia influisce significativamente sulla qualità della vita (QoL) del paziente e aggrava la tossicità correlata al trattamento.
Un intervento efficace contro la cachessia è di grande importanza per migliorare la qualità della vita e la prognosi dei pazienti oncologici. Tuttavia, nonostante alcuni progressi nello studio dei meccanismi fisiopatologici della cachessia, molti farmaci sviluppati sulla base di possibili meccanismi sono solo parzialmente efficaci o inefficaci. Attualmente non esiste un trattamento efficace approvato dalla Food and Drug Administration (FDA) statunitense.
La cachessia (sindrome da deperimento) è molto comune nei pazienti affetti da molti tipi di cancro, spesso causando perdita di peso, atrofia muscolare, riduzione della qualità della vita, compromissione delle funzioni e riduzione della sopravvivenza. Secondo gli standard concordati a livello internazionale, questa sindrome multifattoriale è definita come un indice di massa corporea (BMI, peso [kg] diviso per altezza [m] al quadrato) inferiore a 20 o, nei pazienti con sarcopenia, una perdita di peso superiore al 5% in sei mesi, o una perdita di peso superiore al 2%. Attualmente, negli Stati Uniti e in Europa non sono stati approvati farmaci specifici per il trattamento della cachessia oncologica, con conseguenti limitate opzioni terapeutiche.
Le recenti linee guida che raccomandano l'olanzapina a basso dosaggio per migliorare l'appetito e il peso nei pazienti con cancro avanzato si basano in gran parte sui risultati di uno studio monocentrico. Inoltre, l'uso a breve termine di analoghi del progesterone o glucocorticoidi può conferire benefici limitati, ma esiste il rischio di effetti collaterali avversi (come l'uso di progesterone associato a eventi tromboembolici). Gli studi clinici di altri farmaci non sono riusciti a dimostrare un'efficacia sufficiente per ottenere l'approvazione normativa. Sebbene l'anamorina (una versione orale di peptidi che rilasciano l'ormone della crescita) sia stata approvata in Giappone per il trattamento della cachessia tumorale, il farmaco ha aumentato la composizione corporea solo in una certa misura, non ha migliorato la forza di presa e alla fine non è stato approvato dalla Food and Drug Administration (FDA) statunitense. Vi è un'urgente necessità di trattamenti sicuri, efficaci e mirati per la cachessia tumorale.
Il fattore di crescita e differenziazione 15 (GDF-15) è una citochina indotta dallo stress che si lega alla proteina alfa-simile del recettore della famiglia del fattore neurotrofico derivato dalla glia (GFRAL) nel cervello posteriore. Il pathway GDF-15-GFRAL è stato identificato come un importante regolatore dell'anoressia e della regolazione del peso e svolge un ruolo nella patogenesi della cachessia. Nei modelli animali, GDF-15 può indurre cachessia e la sua inibizione può alleviare questo sintomo. Inoltre, livelli elevati di GDF-15 nei pazienti oncologici sono associati a una riduzione del peso corporeo e della massa muscolare scheletrica, a una riduzione della forza e a una riduzione della sopravvivenza, sottolineando il valore di GDF-15 come potenziale bersaglio terapeutico.
Il ponsegromab (PF-06946860) è un anticorpo monoclonale umanizzato altamente selettivo in grado di legarsi al GDF-15 circolante, inibendone così l'interazione con il recettore GFRAL. In un piccolo studio di fase 1b in aperto, 10 pazienti con cachessia neoplastica e livelli elevati di GDF-15 circolante sono stati trattati con ponsegromab e hanno mostrato miglioramenti in termini di peso, appetito e attività fisica, mentre i livelli sierici di GDF-15 sono stati inibiti e gli eventi avversi sono stati bassi. Sulla base di ciò, abbiamo condotto uno studio clinico di fase 2 per valutare la sicurezza e l'efficacia del ponsegromab in pazienti con cachessia neoplastica con livelli elevati di GDF-15 circolante, rispetto al placebo, per testare l'ipotesi che il GDF-15 sia la patogenesi primaria della malattia.
Lo studio ha incluso pazienti adulti con cachessia associata a cancro (carcinoma polmonare non a piccole cellule, cancro al pancreas o cancro del colon-retto) con un livello sierico di GDF-15 di almeno 1500 pg/ml, un punteggio di fitness dell'Eastern Tumor Consortium (ECOG) ≤3 e un'aspettativa di vita di almeno 4 mesi.
I pazienti arruolati sono stati assegnati in modo casuale a ricevere 3 dosi di ponsegromab da 100 mg, 200 mg o 400 mg, oppure placebo, per via sottocutanea ogni 4 settimane in un rapporto di 1:1:1. L'endpoint primario era la variazione del peso corporeo rispetto al basale a 12 settimane. L'endpoint secondario chiave era la variazione rispetto al basale del punteggio FAACT-ACS (Anorexia Cachexia Sub-Scale), una valutazione della funzione terapeutica per l'anoressia cachessia. Altri endpoint secondari includevano i punteggi del diario dei sintomi della cachessia associata al cancro, le variazioni basali dell'attività fisica e gli endpoint dell'andatura misurati utilizzando dispositivi sanitari digitali indossabili. I requisiti minimi di tempo di utilizzo sono specificati in anticipo. La valutazione della sicurezza ha incluso il numero di eventi avversi durante il trattamento, i risultati degli esami di laboratorio, i segni vitali e gli elettrocardiogrammi. Gli endpoint esplorativi includevano le variazioni basali dell'indice muscolo scheletrico lombare (area del muscolo scheletrico divisa per l'altezza al quadrato) associati alla muscolatura scheletrica sistemica.
Un totale di 187 pazienti sono stati assegnati in modo casuale a ricevere ponsegromab 100 mg (46 pazienti), 200 mg (46 pazienti), 400 mg (50 pazienti) o placebo (45 pazienti). Settantaquattro (40%) avevano un carcinoma polmonare non a piccole cellule, 59 (32%) avevano un carcinoma pancreatico e 54 (29%) avevano un carcinoma colorettale.
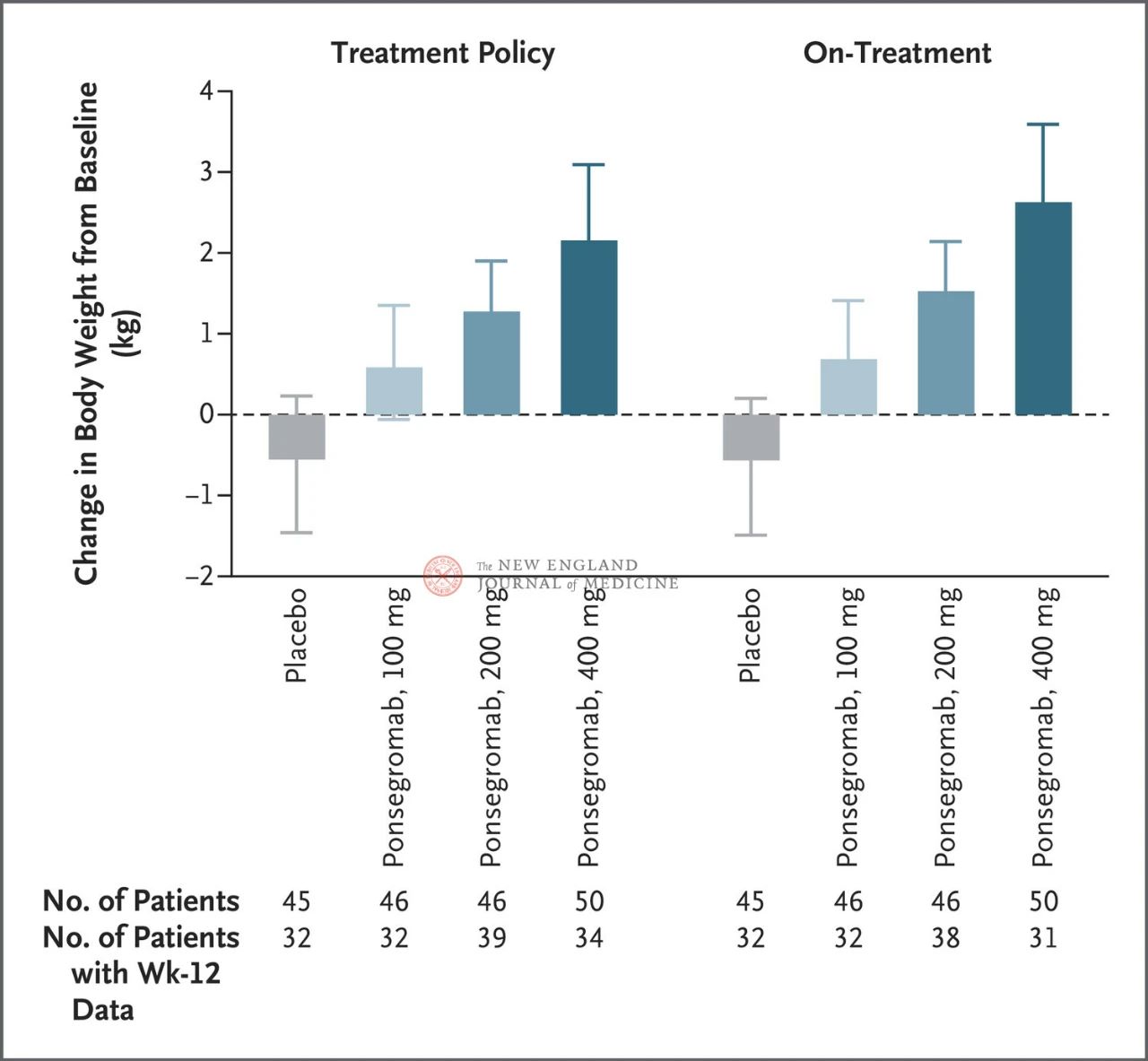
Le differenze tra i gruppi da 100 mg, 200 mg e 400 mg e il placebo erano rispettivamente di 1,22 kg, 1,92 kg e 2,81 kg
La figura mostra l'endpoint primario (variazione del peso corporeo dal basale a 12 settimane) per i pazienti con cachessia tumorale nei gruppi ponsegromab e placebo. Dopo l'aggiustamento per il rischio concorrente di decesso e altri eventi concomitanti, come l'interruzione del trattamento, l'endpoint primario è stato analizzato mediante un modello Emax stratificato utilizzando i risultati della settimana 12 di un'analisi longitudinale congiunta bayesiana (a sinistra). Anche gli endpoint primari sono stati analizzati in modo simile, utilizzando target stimati per il trattamento effettivo, dove le osservazioni dopo tutti gli eventi concomitanti sono state troncate (figura a destra). Intervalli di confidenza (indicati nell'articolo)
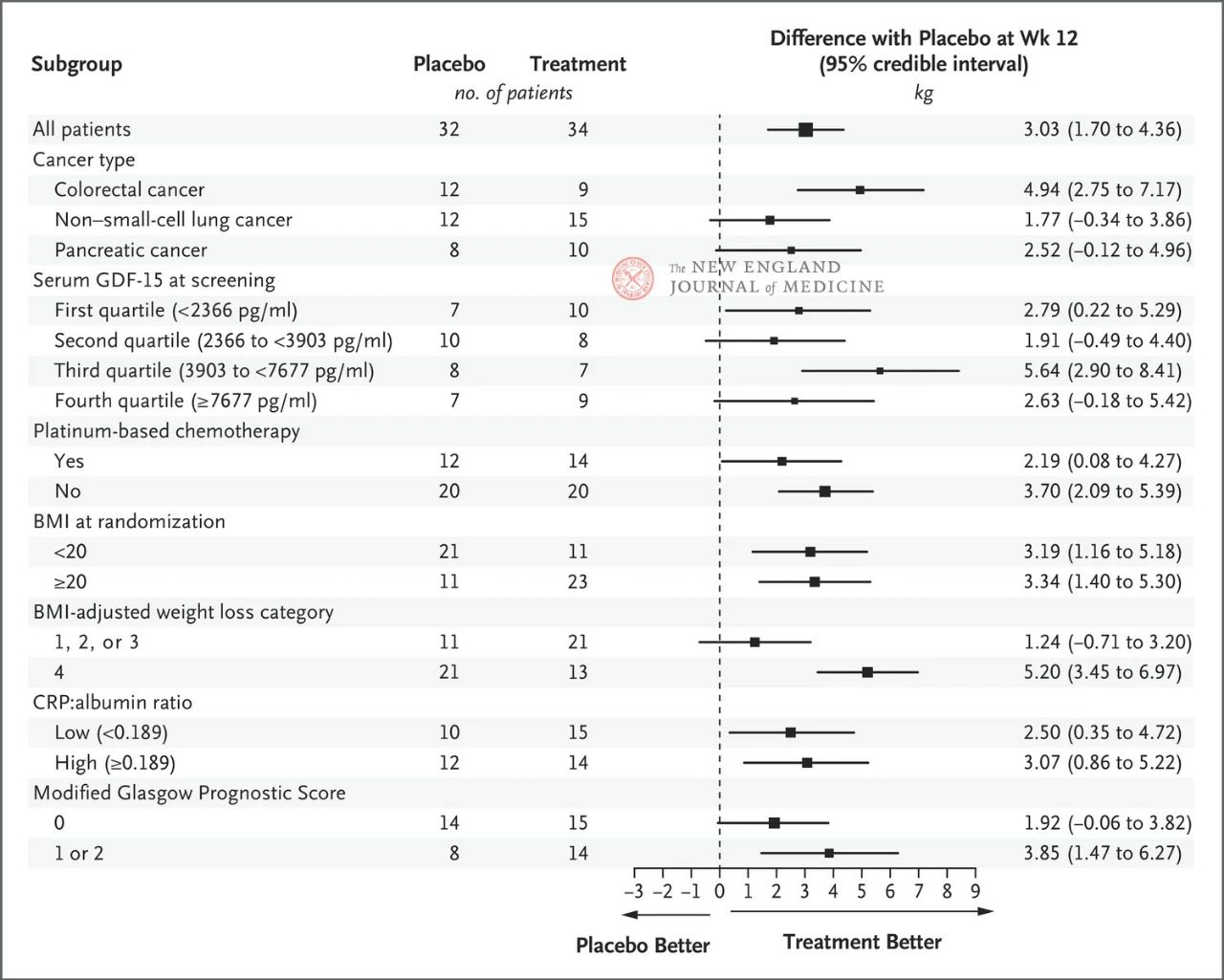
L'effetto di ponsegromab 400 mg sul peso corporeo è stato coerente nei principali sottogruppi preimpostati, inclusi tipo di tumore, quartile dei livelli sierici di GDF-15, esposizione a chemioterapia a base di platino, BMI e infiammazione sistemica basale. La variazione di peso è stata coerente con l'inibizione di GDF-15 a 12 settimane.
La selezione dei sottogruppi chiave si è basata su un'analisi longitudinale congiunta bayesiana post-hoc, condotta dopo aver corretto per il rischio competitivo di morte in base al target stimato della strategia di trattamento. Gli intervalli di confidenza non devono essere utilizzati come sostituti dei test di ipotesi senza aggiustamenti multipli. L'IMC rappresenta l'indice di massa corporea, la PCR rappresenta la proteina C-reattiva e il GDF-15 rappresenta il fattore di differenziazione della crescita 15.
Al basale, una percentuale maggiore di pazienti nel gruppo ponsegromab 200 mg non ha riportato alcuna diminuzione dell'appetito; rispetto al placebo, i pazienti nei gruppi ponsegromab 100 mg e 400 mg hanno riportato un miglioramento dell'appetito rispetto al basale a 12 settimane, con un aumento dei punteggi FAACT-ACS rispettivamente di 4,12 e 4,5077. Non vi è stata alcuna differenza significativa nei punteggi FAACT-ACS tra il gruppo 200 mg e il gruppo placebo.
A causa dei requisiti di tempo di utilizzo predefiniti e delle problematiche relative al dispositivo, rispettivamente 59 e 68 pazienti hanno fornito dati sulle variazioni degli endpoint di attività fisica e andatura rispetto al basale. Tra questi pazienti, rispetto al gruppo placebo, i pazienti del gruppo trattato con 400 mg hanno registrato un aumento dell'attività complessiva a 12 settimane, con un aumento di 72 minuti di attività fisica non sedentaria al giorno. Inoltre, il gruppo trattato con 400 mg ha registrato anche un aumento dell'indice muscolo-scheletrico lombare alla settimana 12.
L'incidenza di eventi avversi è stata del 70% nel gruppo ponsegromab, rispetto all'80% nel gruppo placebo, e si è verificata nel 90% dei pazienti sottoposti contemporaneamente a terapia antitumorale sistemica. L'incidenza di nausea e vomito è stata inferiore nel gruppo ponsegromab.
Data di pubblicazione: 05-10-2024